
Ми маємо дві загрози, які конкурують між собою: швидке поширення хвороби і десятки тисяч (у кращому випадку) смертей, або ще більше падіння економіки, катастрофічне погіршення життя людей і десятки тисяч (у кращому випадку) смертей. Отже, головне питання: як вчасно припинити надзвичайні заходи, щоб уникнути обидві ці загрози? Як приймати рішення про їх відновлення, у разі потреби?
Для цього потрібно знати ситуацію з хворими зараз, і передбачити її у майбутньому. Команда журналістики даних “Текстів” вивчила більшість відомих на сьогодні способів, як це можна зробити, та оцінила, чи реально їх запровадити у поточних умовах. У кінці статті ви знайдете оцінку реальної кількості хворих в Україні від дуже авторитетної групи епідеміологів з Великобританії.
Почнемо з непрямих методів:
1. Статистика захворювань та симптомів
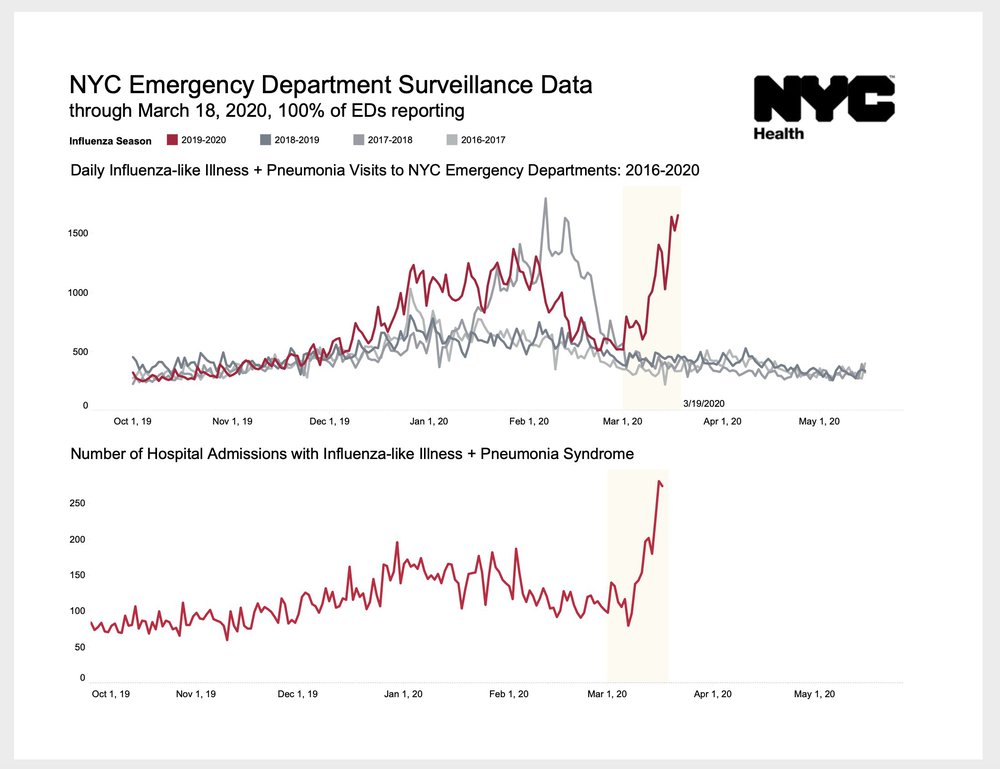
Дані від служби швидкої допомоги у Нью-Йорку. Видно, як кількість скарг (верхній графік) та шпиталізацій із пневмонією (нижній графік) почала різко зростати ще на початку березня, до великої кількості летальних випадків
Метод працює таким чином: якщо ви маєте попередню історію за декілька років, то можна побачити аномальне збільшення кількості скарг і випадків звернень з симптомами ГРВЗ та грипу, у тому числі збільшення пневмоній. Таку оцінку, наприклад, роблять в США. Метод працює на упередження, кількість скарг зростає ще до того, як з’являються десятки смертей.
Наші умови: зробити неможливо. Система, яка існує зараз, недостатньо гнучка, збирає інформацію головним чином про грип, і схоже, не здатна “показати” сплеск іншої інфекційної хвороби, принаймні не на рівні загальних даних по всій країні. Дані із спеціальних лікарень, обраних для спостереження, теж не показують нічого аномального. Дані у відкритому форматі – не публікуються.
Рекомендації: Отже, систему треба оновити з урахуванням досвіду 2020 року, і це дозволить завчасно визначати наступні пандемії. Потрібно збирати щоденну інформацію про всі звернення зі скаргою на ГВРЗ та про всі випадки лікування відповідних симптомів, у суттєво більшій кількості лікарень, ніж це є зараз. Почати з найбільших міст.
2. Статистика смертності, у першу чергу від пневмонії
Як працює метод? Треба дивитися на аномальну (вищу за сезонну) смертність від пневмонії . На відміну від попереднього, цей метод не допоможе завчасно визначити проблему, однак дозволяє оцінити її масштаб (за наявності достатньо повних даних)
Наші умови: за тими даними, які збираються у державі на сьогодні, це зробити неможливо. Система збору інформації про смертність в країні по швидкості приблизно співпадає з тою, яку люди використовували у давньому Єгипті (звітність підбивається приблизно раз на рік, після збору урожаю). Ми знаємо про що говоримо, тому що з початку березня намагаємось отримати від держустанов таку інформацію.
Клеркиня, яка має відповідати на запити до МОЗ, з явним задоволенням футболить вас на Держстат. Статистика від Держстата по смертності може з’явитися через рік після того, як всі жертви епідемії вже давно померли (ми не жартуємо). Центр Громадського Здоров’я: єдині хто надали на наш запит хоч якусь інформацію, однак судячи з отриманої відповіді, ЦГЗ збирає смерті лише від пневмонії, для якої є підтверджений грип. Це занадто обмежені дані, за ними неможливо оцінити нові загрози, такі як COVID-19. Центр Медичної статистики України знає все, тому розділ “оперативна інформація” у них на сайті оновлювався рік тому. Для них пандемії взагалі не існує.
Рекомендації: Перегляд правил звітності по причинам смерті хворих (обов’язково вказувати про наявність пневмонії, ГРДС, тощо). Необхідним є наказ про обов’язкові ПЛР-тести для всіх, хто помер від пневмонії, або мав ознаки грипу / ГРВЗ. Це дозволить доволі точно оцінити ситуацію із кількістю інфікованих в країні (див. додаток). Також, всі дані по смертності потрібно оперативно публікувати у форматі відкритих даних.
3. Онлайн-опитування.
Використовується в Ізраїлі та деяких штатах США. Людей просять заповнити спеціальну анонімну онлайн-форму, де вони вказують характерні для COVID-19 симптоми (або їх відсутність), поточну температуру тіла, та інші параметри. Також, людина додає грубу геолокацію (до рівня вулиці, наприклад). За умов масового використання (~50 000 заповнених анкет для Ізраїля, за два тижня березня), цей метод може бути корисним, принаймні, для виявлення потенційних вогнищ інфекції (і робити там більше тестів)
4. Інші непрямі методи
Можна оцінити поширеність хвороби у популяції за допомогою вивчення геномів зразків вірусів, що зустрічаються у хворих. Методика вивчає мутації, зміни у геномах різних зразків вірусу. Наша ситуація: для цього потрібно робити повну розшифровку геномів для тисяч зразків, яку в Україні не роблять (наскільки нам відомо). Проте, метод не самий точний. Є ще більш екзотичні методи, наприклад визначати кількість одиниць вірусу у каналізаційних стоках, однак такий спосіб ще на ранній стадії розробки, і важко говорити про його точність.
5. Масове тестування.
Цей підхід, насправді, мав би бути головним методом для успішного подолання пандемії та швидкого виходу з надзвичайної ситуації (разом з технологічним пошуком контактів, ізоляції хворих та масками для всіх). Що таке масове? Якщо брати за зразок Південну Корею, це десятки тисяч тестів на день. Дорого? Ціна відсутності тестування буде в десятки, можливо навіть в сотні разів більшою.
Наша ситуація: Ми досі не впевнені, скільки Україна може робити тестів на день (за останніми словами Віктора Ляшка, заступника міністра охорони здоров’я, ми можемо робити до 30 000 тестів на тиждень). Однак, судячи з останніх даних про тестування, максимальна здатність, що є на сьогодні, приблизно у десять разів менша (~ 3 000 на тиждень)
Рекомендації: довести кількість тестувань хоча б до декількох тисяч на день. Запровадити на ділі, а не на словах, тестування всіх хворих із симптомами COVID-19. Досі (станом на 08.04.2020) є багато повідомлень з соцмереж про те, що людей із симптомами відмовляються тестувати (з метою чи то “економії”, чи то “правильної статистики”). Більше того, вже зараз якась частка тестів – має бути спрямована для людей без симптомів, які теж можуть бути носіями вірусу. Масового тестування зробити, скоріше за все, не вдасться. Однак, збільшення кількості тестів дозволить краще оцінити ситуацію з хворими.
6. Моделі на основі обмеженої кількості результатів тестів
Таке моделювання, наприклад, офіційно роблять в Ісландії, як один із додаткових методів оцінки і прогнозування. Однак, для нього все одно потрібно суттєво збільшити кількість тестів у перерахунку на кількість населення.
Наша ситуація: недоліком цього методу може бути дуже великий діапазон оцінки хворих, особливо коли тестів мало (це якраз наш варіант). У залежності від того, кого саме ви тестуєте, в умовах коли ніхто досі точно не може сказати параметри поширення вірусу, результат може відрізнятися дуже сильно. Стаття за посиланням – чудова ілюстрація того, що поточна кількості хворих в Україні, і навіть динаміка їх зростання – коли ми не враховуємо особливості тестування – практично не мають сенсу, тому що можуть взагалі не відображати реальної ситуації.
На основі даних нашого обмеженого тестування не можна приймати жодних рішень про зупинку карантину, чи його продовження. Всі такі рішення або заяви практично нічим не відрізняються від гадання.
Рекомендації: за умови збільшення кількості тестів, можна буде використовувати таке моделювання, як додатковий метод.
7. “Розумне” тестування
Випадкова вибірка. За умови, коли масове тестування неможливе, варто зосередитися на тому, щоб взяти від обмеженої кількості тестів максимум. Головним методом для цього є тестування з випадковою вибіркою, яке можна відносно швидко організувати із наявними ресурсами, і проводити періодично. Почати можна з регіонів із найбільшою і найменшою кількістю хворих – наприклад з Чернівецької і Миколаївської областей, та Києва ( можна використати можливість, і заодно взяти зразки на ВІЧ та гепатит С, таким чином ми б вперше дізналися точну картину поширення цих хвороб)
Рекомендації: створити пілотні проекти і почати тестування випадкової вибірки у різних регіонах. Проводити відразу два тести, на антитіла та ПЛР-тест для кожного учасника дослідження (перший – щоб визначити чи перехворіла людина у минулому, другий – чи присутній вірус SARS-CoV-2 прямо зараз). Повторювати кожен тиждень. Якщо вірити словам Віктора Ляшка, потужностей лабораторій для цього вистачить. Таким чином ми можемо отримати найкращу обізнаність про поширеність вірусу, з усіх можливих варіантів, що для нас доступні. Також ми зможемо контролювати, наскільки ефективним є карантин, і якнайшвидше прийняти рішення про поступове, або повне його скасування. Така система випадкових перевірок, якщо її продовжити, дозволить контролювати ситуацію з поширенням вірусу в умовах без карантину.
Висновки і рекомендації:
З перерахованих вище способів контролю та прогнозуванню ситуації по COVID-19 в Україні, враховуючи баланс між швидкістю, точністю та ціною різних методів ми рекомендуємо:
- Збільшити кількість тестів. Забезпечити реальне, а не деклароване тестування всіх хворих із відповідними симптомами
- Першочергово: налагодити загальнодержавне тестування на COVID-19 всіх летальних випадків, симптоми яких дозволяють припустити наявність коронавірусу. Повна статистика щодо таких випадків дозволить доволі точно оцінити масштаб епідемії (метод №2, див. додаток внизу).
- Першочергово: створити систему “розумного” тестування, тобто систему періодичної перевірки на вірус випадкових вибірок з популяції (метод №7)
- Створити і максимально поширити онлайн-форму за наступним зразком (з можливістю додати також контакти людини, та дані його сімейного лікаря), для завчасного виявлення можливих вогнищ хвороби, і для оцінки ефективності поточного алгоритму МОЗ по тестуванню (коли рішення фактично приймає сімейний лікар). Це справа, де необхідна взаємодія Мінцифри та МОЗ (метод №3)
- У більш віддаленій перспективі, змінити способи моніторингу грипу та ГРВЗ, для того щоб вчасно визначати появу нових загроз, подібних до COVID-19 (метод №1)
Додаток: якою може бути кількість хворих в Україні? (оцінка)
Метод був опублікований у кінці березня. Розробниками є дуже авторитетна група вчених-епідеміологів. Чергове оновлення результатів відбулося 07.04.2020.
Метод базується на низці припущень, які можуть суттєво вплинути на кінцевий результат. Його сутність у тому, щоб в умовах недостатньої кількості тестів, використати статистику по смертності пацієнтів з COVID-19, яка більш стійка до помилок. Тобто, одне із припущень, що офіційна кількість смертей від COVID-19 приблизно співпадає із реальною кількістю смертей від тієї ж причини.
Ще одне припущення: смертність від COVID-19 (CFR), виходячи з усього того що нам сьогодні відомо з досвіду всіх інших країн, складає 1.4% від усіх, хто захворів. Якщо бути наївним, і розділити кількість смертей в Україні на кількість підтверджених хворих, то у нас цей показник (назвемо його наївний CFR) вийде 3.1% (станом на 08.04.2020). Тобто, 3.1% більше ніж 1.4% приблизно в 2 рази, це означає що в знаменнику наївного CFR має бути в два рази більше хворих, щоб він співпав з універсальним CFR, який 1.4%. А це означає, що у нас насправді хворих має бути принаймні в два рази більше, ніж знайдено тестами.
Однак, насправді ситуація зовсім інша, тому що треба врахувати той факт, що смерті які фіксуються в якийсь день – це відображення ситуації з кількістю хворих, яка була суттєво раніше (за даними з Вуханю, які використовують автори, середній час між підтвердженням інфекції та смертю складає 13 днів). Тому автори у своїй моделі враховують затримку між початком хвороби і смертю, та знаходять корегований показник смертності з врахуванням цієї затримки, cCFR.
Після цього можна знову знайти співвідношення CFR/cCFR . І це співвідношення вже дасть нам реальну частку кількості хворих, яку ми знайшли тестами. Наприклад, якщо відкорегований показник смертності – це 14%, то ця частка буде 1.4%/14% = 1/10, тобто ми знайшли за допомогою тестів лише одну десяту всіх хворих.
![]()
На графіку показані країни та частка(визначена тестуванням) від реальної кількості хворих. Україна – у другій половині списку, десь на рівні Сербії, Білорусі, Тунісу та США
Для України ця частка, станом на 7 квітня, складала 16%, з можливим діапазоном помилки від 10% до 24%. Тобто, за оцінкою дослідників, кількість хворих в Україні станом на 7 квітня, міститься в діапазоні від 5 до 13 тисяч, із середнім значенням близько 8000 людей (ще раз, це за припущенням що наша офіційна статистика по смертям від COVID-19 є “реальною”. Наприклад, якщо реальна кількість смертей від COVID-19 у два рази більше, то і справжня кількість хворих має бути пропорційно збільшена)

